Infección por el Virus Chikungunya
INTRODUCCION
La fiebre chikungunya es una enfermedad endémica en países del sudeste de Asia, África y Oceanía, emergente para la región de Las Américas, y recientemente introducida en la República Bolivariana de Venezuela.
El nombre chikungunya deriva de una palabra en Makonde, grupo étnico que vive en el sudeste de Tanzania y el norte de Mozambique. Significa a grandes rasgos “aquel que se encorva” y describe la apariencia inclinada de las personas que padecen la característica y dolorosa artralgia.
Las tasas de ataque en las comunidades afectadas
por las epidemias recientes oscilaron
entre 38% - 63%.
Entre el 3% y el 28% de la población tienen
infecciones asintomáticas. Los casos clínicos
y asintomáticos contribuyen a la diseminación de
la enfermedad.
Caso sospechoso: Paciente con inicio de fiebre aguda >38,5 C y artralgias o artritis no explicada por otra condición médica.
Caso confirmado: Cualquier caso sospechoso con resultado positivo a los métodos aprobados por la Organización Panamericana de la Salud. A la fecha
de publicación de esta guía, ninguno
de estos métodos está disponible en los laboratorios de la República Bolivariana de Venezuela.
Los métodos confirmatorios son los siguientes:
• Detección de ácidos nucleicos (RT-PCR).
• Aislamiento viral (en BSL3).
• Detección de IgM (en muestra aguda), seguida de un ensayo de neutralización positivo.
• Seroconversión (ELISA IgM/IgG) o aumento en el título de anticuerpos por neutralización en muestras pareadas.
FORMA DE TRANSMISION
Mecanismo principal:
Picadura de mosquitos Aedes aegypti o Aedes albopictus: ampliamente distribuidos en el país. Son los mismos vectores que transmiten dengue.
Menos frecuente:
• Transmisión transplacentaria de madre virémica al recién nacido durante el parto.
Puede causar infección hasta un 50% de los recién nacidos quienes pueden presentar formas severas de la enfermedad
• Falta evidencia pero puede ocurrir abortos en el 1er trimestre. El bebé no aadquiere inmunidad a través de la madre
• Pinchazo con aguja
• Exposición en laboratorio
Consideraciones – salud pública
• Transfusión sanguínea y trasplantes de órganos o tejidos (En los primeros 5 días de inicio de los síntomas)
• No evidencia de virus en leche materna
RESERVORIO
Los humanos son el reservorio principal del CHIKUNGUNYA durante la fase virémicas (los primeros 5 días de inicio de los síntomas).
PERIODO DE INCUBACION
Los mosquitos adquieren el virus a partir de un huésped virémico y a los 10 días puede transmitirlo a una persona susceptible, quien iniciará los síntomas después de un período de incubación intrínseca de 3 a 7 días (rango: 1-12 días)
En los humanos
picados por un mosquito infectado, los síntomas de enfermedad aparecen generalmente
después de un periodo de incubación intrínseca de tres a siete días. Se cree que
una vez expuestos al chikungunya, los individuos desarrollan inmunidad prolongada que los protege
contra la reinfección.
CARACTERISTICAS DEL ECOSISTEMA QUE FAVOREN LA TRANSMISION
Clima tropical que favorece la reproducción de mosquitos, de manera especial durante la estación lluviosa que multiplica los criaderos.
Otros factores relacionados a la actividad humana, urbanización, y el acceso deficiente a fuentes de agua continua que obliga a las familias a almacenar agua en recipientes y otros objetos, mal tapados o dejados a la intemperie.
SUSCEPTIBILIDAD
Se trata de una nueva enfermedad por lo que toda la población en el país, -niños, mujeres y hombres - son susceptibles de adquirir la infección. Luego las personas expuestas al virus desarrollan inmunidad prolongada que los protege contra la reinfección.
DEFINICIÓN:
Enfermedad febril aguda causada por el virus Chikungunya, transmitida por la picadura de mosquitos del genero Aedes. Afecta a todos
los grupos de edad y ambos sexos.
CUADRO CLÍNICO:
• Manifestaciones agudas típicas.
1. Inicio súbito de fiebre alta. (típicamente
superior a 39°C [102°F]), Dura entre 3 y
10 días.
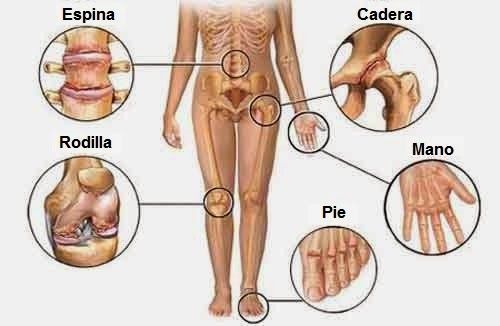
2. Acompañada de dolores articulares múltiples (poliartritis), bilaterales o simétricos, de intensidad variable. En algunos casos el dolor es tan intenso que produce incapacidad funcional.
3. Luego de unos días puede presentarse erupción maculopapular muy pruriginosa.
4. Otros: cefalea, dolor de espalda difuso,
mialgias, náusea, vómito y conjuntivitis.
5. Se ha observado adenomegalias supraclaviculares, bilaterales múltiples menores de 0.5cm
• Manifestaciones subagudas y
crónicas.
Pueden presentarse desde días, meses hasta años
desde el inicio de los síntomas. La
principal manifestación es artritis.
• Manifestaciones atípicas.
Se pueden presentar casos atípicos (alrededor del
0.3% de los casos) con manifestaciones
clínicas específicas como se indican en el siguiente cuadro:
Neurologico:
Meningoencefalitis, encefalopatía, convulsiones, síndrome de Guillaín-Barré, síndrome cerebeloso, paresia, parálisis, neuropatía.
Ocular:
Neuritis óptica, iridociclitis, epiescleritis, retinitis, uveítis
Cardiovascular
Miocarditis, pericarditis, insuficiencia cardíaca, arritmias, inestabilidad hemodinámica
Dermatologico.
Hiperpigmentación fotosensible, úlceras intertriginosas similares a úlceras aftosas, dermatosis vesiculobulosas.
Renal
Nefritis, insuficiencia renal aguda
Manifestaciones en el recién
nacido:
A partir del tercer día de nacido y hasta el
séptimo día, con una media de 4 días, puede
iniciar uno o más de los siguientes signos y síntomas: fiebre, inapetencia, dolor, edema distal, diversas manifestaciones de la piel (erupción maculopapular, vesículas o bulas), crisis convulsivas, meningoencefalitis y
anormalidades ecocardiográficas.
Manifestaciones clínicas severas
de la enfermedad:
Las principales complicaciones descritas asociadas
al chikungunya son las siguientes:
• Falla respiratoria
• Descompensación cardiovascular
• Meningoencefalitis
• Otros problemas del sistema nervioso central
• Hepatitis aguda
• Manifestaciones cutáneas severas (descamación y lesiones bullosas)
La mayoría de estas manifestaciones se observan en pacientes mayores de 65 años, y entre estos la letalidad puede ser moderada a severa. A
continuación, las poblaciones con mayor riesgo
de desarrollar manifestaciones clínicas severas:
Grupos de Riesgo de severidad:
1. Neonatos (con o sin síntomas de madres virémicas) durante el parto o en los últimos 4 días antes del parto.
2. Menores de 1 año
3. Mayores de 65 años
4. Personas con comorbilidades: diabetes, hipertensión, insuficiencia renal crónica, o enfermedades cardiovasculares. Personas que viven con el VIH-SIDA, con tuberculosis, pacientes con cáncer, pacientes con enfermedades hematológicas, como la falcemia.
DIAGNÓSTICO
El diagnóstico es
fundamentalmente clínico, partiendo de la definición del caso sospechoso y contacto familiar, comunitario
o laboral con otros casos. Vínculo epidemiológico). Por ello, frente
a un caso, es importante indagar por otros casos con
fiebre y dolor en articulaciones en miembros de
la familia, el barrio o el trabajo. La procedencia y su relación con personas con chikungunya son importantes para establecer los antecedentes epidemiológicos.
Para el
diagnostico de chikungunya se utilizan tres tipos principales de pruebas: aislamiento
viral, reacción en cadena de la polimerasa con transcriptasa reversa (RT-PCR) y
serología.
Las muestras tomadas durante la primera semana del inicio de los
síntomas deben analizarse por métodos serológicos (ELISA para la detección de
inmunoglobulina M [IgM] y G [IgG]) y virológicos (RT-PCR y aislamiento).
Las muestras
deben ser tomadas de casos sospechosos, definidos como: “Paciente con inicio de
fiebre aguda >38,5 °C y artralgia grave o artritis no explicada por otra
condición médica, que reside en o ha visitado áreas epidémicas o endémicas
entre las dos semanas previas al inicio de los síntomas”.
Tipo de muestra:
Suero
Fase aguda: Hasta
8 días tras el inicio de síntomas.
Fase
convaleciente: 10 – 15 días tras el inicio de síntomas.
DIAGNÓSTICO DIFERENCIAL:
El principal diagnóstico diferencial que debe
realizarse con las enfermedades revalentes
en el país, es el dengue, por las siguientes razones:
• Son virus transmitidos por el mismo vector.
• Las manifestaciones clínicas son similares.
Es Importante descartar el dengue en todos los
casos, principalmente los atípicos, y
realizar evaluaciones más exhaustivas en los grupos de riesgo.
Otras enfermedades a considerar
en el diagnóstico diferencial:
1. Leptospirosis.
2. Malaria.
3. Enfermedades exantemáticas de la infancia.
4. Primo infección por VIH.
5. Mononucleosis infecciosa.
6. Artritis reumatoidea juvenil.
7. Artritis postinfecciosa.
Diagnóstico de los casos
atípicos:
El diagnóstico es fundamentalmente clínico, en función de los síntomas y signos que se
identifiquen durante el examen clínico.
Diagnóstico en los casos severos:
La evaluación diagnóstica deberá ser realizada por
los especialistas correspondientes a
las manifestaciones clínicas del paciente.
Diagnóstico en el recién nacido:
Es fundamentalmente clínico, a partir de la
historia materna de enfermedad en el
periparto (cuatro días antes del parto y un día después del parto) y la identificación de las manifestaciones clínicas
descritas.
TRATAMIENTO
El tratamiento sintomático y de soporte incluye reposo, hidratación oral y el uso de acetaminofén o paracetamol para el alivio de la fiebre. Cuando se descarta el Dengue, está indicado el ibuprofeno, naproxeno o algún otro agente antiinflamatorio no esteroideo (AINE) para aliviar el componente artrítico de la enfermedad. No se aconseja el uso de aspirina. En fases crónica y AINE resistentes se indican corticoesteroides.
Primer nivel de atención:
El tratamiento sintomático y de soporte incluye reposo, hidratación oral y el uso de acetaminofén o paracetamol para el alivio de la fiebre. Cuando se descarta el Dengue, está indicado el ibuprofeno, naproxeno o algún otro agente antiinflamatorio no esteroideo (AINE) para aliviar el componente artrítico de la enfermedad. No se aconseja el uso de aspirina. En fases crónica y AINE resistentes se indican corticoesteroides.
Primer nivel de atención:
• Manejo ambulatorio para casos típicos sin signos de alarma.
• Información a la población sobre signos de alarma, prevención y cuidados en el hogar y la comunidad.
• Identificación de signos de alarma y criterios de referimiento.
Segundo nivel de atención:
• Ingreso para observación de los siguientes pacientes sospechosos con (criterios de ingreso):
a. Morbilidad agregada.
b. Embarazada sospechosa en periparto.
c. Manifestaciones clínicas atípicas que requieran atención por especialidades básicas (medicina interna, pediatría).
d. Pacientes con signos de alarma referidos desde el primer nivel de atención.
• Referimiento al tercer nivel según corresponda a los pacientes con criterios de ingreso.
Tercer nivel de atención:
• Ingreso de los siguientes pacientes sospechosos (criterios de ingreso):
Neonatos con o sin síntomas hijos de madres virémicas durante el parto o en los últimos 4 días antes del parto.
b. Menores de 1 año sospechosos con morbilidad agregada.
c. Todo caso sospechoso con morbilidad agregada y descompensados.
d. Todo caso sospechoso con manifestaciones clínicas atípicas que requieran especialidades no básicas (cardiología, neurología, oftalmología, nefrología, otras).
e. Embarazadas sospechosas en labor de parto.
El manejo clínico se aplicará a
las distintas manifestaciones del chikungunya:
• Casos típicos
• Casos atípicos
• Casos severos
• Casos en embarazadas en labor de parto
• Casos en recién nacidos
• Casos en fase subaguda y crónicos
Manejo de casos típicos de chicungunya en fase aguda:
• Nivel de complejidad de la atención requerida: primer nivel de atención.
• No hay tratamiento antiviral específico.
• Identificar signos de alarma y criterios de referimiento.
• Tratar la fiebre: indique acetaminofén.
• Para tratar el dolor y la inflamación: si persiste dolor articular después del séptimo día de inicio de la enfermedad, indique AINES (antiinflamatorios no esteroideos tipo diclofenaco, ibuprofeno o naproxeno), luego de descartar antecedentes de alergia.
• Para tratar la erupción y prurito: indique lociones a base de óxido de zinc y lociones refrescantes y humectantes con aloe vera, mentol y alcanfor, como Oxina©, Dermizinc©, Prurinol© o Caladril©; antihistamínicos de uso común (como difenhidramina o loratadina, ver dosis en la tabla no. 9) compresas, entre otros.
• Evaluar el estado de hidratación (diuresis, signo del pliegue cutáneo, enoftalmos u ojos hundidos, sequedad de mucosas) y recomiende suero oral en caso de ser necesario.
• Recomendar reposo.
• Informar al paciente sobre signos de alarma, cuidado en el hogar, prevención de la transmisión (uso de mosquiteros, repelentes y ropa adecuada).
• NO utilizar corticosteroides por vía tópica ni sistémica.
• NO utilizar ácido acetil salicílico (aspirina).
Signos de alarma que requieren atención médica inmediata y evaluar criterios de ingreso al nivel
especializado.
1. Fiebre que persiste por más de cinco días.
2. Dolor abdominal intenso y continuo
3. Vómito persistente que no tolera la vía oral.
4. Petequias, hemorragia subcutánea, o sangrado de mucosas.
5. Alteración del estado de conciencia.
6. Mareo postural
7. Dolor articular intenso incapacitante por más de cinco días.
8. Extremidades frías.
9. Disminución en la producción de orina.
10. Sangrado por cualquier orificio.
11. Recién nacido de madres virémicas al momento del parto, con signos y síntomas.
Cuidado especial:
En mujeres gestantes a término, si inician labor departo
y cursan con fiebre y artralgias (sospecha de chikungunya), se debe evaluar u observar por al menos 7 días al recién nacido. Si el recién nacido
presenta síntomas, debe ser llevado al
hospital inmediatamente.
Medicamentos recomendados:
El tratamiento de la fiebre por chikungunya es fundamentalmente sintomático.
Se debe tomar en cuenta que los AINES son medicamentos que producen buena analgesia, pero deben ser utilizados por el tiempo más corto
posible por sus efectos adversos en el
sistema gastrointestinal y renal. No se deben utilizar en niños que presenten deshidratación o alteración de la función renal.
Manejo de las embarazadas
febriles:
• Evaluar las manifestaciones clínicas y descartar otras causas de síndrome febril, para manejo de acuerdo a las normas de atención al embarazo, parto y puerperio. Así mismo, descartar otras enfermedades prevalentes como parte del diagnóstico diferencial.
• Ante la decisión de diagnóstico de caso sospechoso chikungunya, aplique el manejo y flujograma de proceso de atención establecido para todos los casos típicos o atípicos, según corresponda.
Manejo de los casos en
embarazadas en labor de parto:
• Ingresar para valoración de acuerdo a las normas de atención al embarazo, parto y puerperio.
• Valorar las condiciones para el ingreso inmediato del recién nacido en salas de cuidados intermedios o de observación.
• Garantizar abordaje en equipo
obstetriciapediatría durante el parto y la atención al recién nacido.
• La cesárea no tiene efecto protector sobre el recién nacido, por lo tanto no está indicada.
• De ser posible retardar la cesárea cuando esta sea electiva, en madres febriles sospechosas.
• Solo utilizar acetaminofén para el manejo del dolor y la fiebre.
Manejo de los casos en recién
nacidos
• Manejar el recién nacido sin síntomas en sala de observación o cuidados intermedios de neonatología, durante al menos 3-5 días, o hasta la aparición de signos y síntomas.
• Si al cuarto día de ingreso aún no se han presentado los síntomas, puede decidir continuar la observación en la casa, instruyendo adecuadamente a la madre sobre la posibilidad de inicio de síntomas hasta los 7 días de nacido.
• Si el hospital cuenta con condiciones para extender la estadía del recién nacido en observación, en condiciones de asepsia, puede mantenerlo ingresado hasta los 7 días.
• Asegurar la separación estricta de los recién nacidos en observación de las salas de infectología o aislamiento.
• Mantener al recién nacido sin signos y síntomas sin canalización de vía endovenosa (solo observación), mientras no presente manifestaciones clínicas y la misma no sea necesaria. Preferir la vía oral.
• Vigilar la presentación de signos y síntomas característicos de la chikungunya.
• Inmediatamente el recién nacido desarrolle los síntomas, manejarlo en sala de cuidados intensivos neonatales.
• No se contraindica la lactancia materna durante la infección.
Algunos Consejos Utiles para Evitar Dolores Articulres
Evita comer en exceso las siguientes comidas
Algunos Consejos Utiles para Evitar Dolores Articulres
Tomar te de Jengibre:
Ralla el equivalente a una cucharada de la propia raíz de jengibre, y llévala a ebullición por 10 minutos, a la medida de una taza de agua; luego la cuelas o fltras y tómala por la mañana y por la tarde.
Utilizar la combincion de la Glucosamina y la Condroitina: que es un coadyuvante en el tratamiento de los procesos degenerativos del cartílago. La puedes encontrar en tableta que contienen Glucosamina HCL 500 mg; y Condroitína Sulfato 400 mg.
Puedes tomarte 3 tabletas al día preferiblemente con las comidas.
En el mercado las puedes encontrar de esta manera:
GLUCOSAMINA+CHONDROITIN
VARTALON DUO
FLEXURE
FLEXURAT
GLUCOSAMINA
DOLREUM
No se administre durante el embarazo o cuando se sospeche su existencia, ni durante la lactancia. Al comienzo del tratamiento pueden producirse reacciones leves, tales como náuseas, vómitos, dolor estomacal o abdominal, constipación o diarrea, pérdida del apetito, taquicardia, malestar gastrointestinal, edema o inflamación en las piernas. No exceda la dosis recomendada.
Utilizar la combincion de la Glucosamina y la Condroitina: que es un coadyuvante en el tratamiento de los procesos degenerativos del cartílago. La puedes encontrar en tableta que contienen Glucosamina HCL 500 mg; y Condroitína Sulfato 400 mg.
Puedes tomarte 3 tabletas al día preferiblemente con las comidas.
En el mercado las puedes encontrar de esta manera:
GLUCOSAMINA+CHONDROITIN
VARTALON DUO
FLEXURE
FLEXURAT
GLUCOSAMINA
DOLREUM
No se administre durante el embarazo o cuando se sospeche su existencia, ni durante la lactancia. Al comienzo del tratamiento pueden producirse reacciones leves, tales como náuseas, vómitos, dolor estomacal o abdominal, constipación o diarrea, pérdida del apetito, taquicardia, malestar gastrointestinal, edema o inflamación en las piernas. No exceda la dosis recomendada.
Evita comer en exceso las siguientes comidas
- Lácteos: contienen un elemento llamado caseína que favorecen la inflamación de las articulaciones. Si eres una amante de la leche y los yogures, empieza a plantearte el ir reduciéndolos por el bien de tu salud y tu calidad de vida.
- Carne roja: evítala por completo, no es buena para la salud en general y en especial, si sueles tener problemas en tus articulaciones.
- El trigo: Y es que existen recientes estudios que nos dicen que el trigo y muchos cereales que contienen ese conocido elemento llamado gluten, suele ocasionari inflamación en las articulaciones de personas que padecen de artritis ¿Solución? reduce este elemento en tu dieta para ver si al hacerlo, encuentras alivio. Hay personas que no notan cambios, pero hay muchas que sí reconocen tener mejor calidad de vida al haber eliminado el gluten.
- Huevos: también cuidaremos su consumo. Y es que, al ser un producto animal, los huevos contienen ácido araquidónico en su yema, un elemento que también favorece el proceso inflamatorio, y que en ocasiones nos hace sentir hinchados y doloridos. Bien es cierto que los huevos son muy sanos y llenos de proteínas, pero estas proteínas animales en ocasiones nos traen efectos no esperados.
- Cuidado con las solanáceas: Cuando hablamos de solanáceas nos referimos por ejemplo a los tomates, los pimientos, las berenjenas… son vegetales fríos que pueden causar rigidez musculoesquelética, que favorecen en ocasiones las migrañas, así como la inflamación articular. Y es que todo se debe a un alcaloide tóxico llamado solanina, un compuesto que puede agravar la inflamación, sobre todo en personas que ya padecen la enfermedad. La mejor verdura que puedes consumir son por ejemplo las zanahorias.
PREVENCION
• Si el hospital cuenta con condiciones para extender la estadía del recién nacido en observación, en condiciones de asepsia, puede mantenerlo ingresado hasta los 7 días.
• Asegurar la separación estricta de los recién nacidos en observación de las salas de infectología o aislamiento.
• Mantener al recién nacido sin signos y síntomas sin canalización de vía endovenosa (solo observación), mientras no presente manifestaciones clínicas y la misma no sea necesaria. Preferir la vía oral.
• Vigilar la presentación de signos y síntomas característicos de la chikungunya.
• Inmediatamente el recién nacido desarrolle los síntomas, manejarlo en sala de cuidadosintensivos
neonatales.
• No se contraindica la lactancia materna durante la infección.
· Sí el médico(a) sospecha Dengue o Chikungunya, indicará el
tratamiento respectivo, anota la dirección de residencia del (la) paciente e
informará inmediatamente al servicio de epidemiología de su jurisdicción.
· El servicio de epidemiología avisará inmediatamente al servicio de
control de vectores y acudirá a la residencia del (la) enferma para tomar
muestras de sangre que enviará al laboratorio de referencia para la
confirmación diagnóstica de Dengue o Chikungunya.
· En las siguientes 48 horas el servicio de control de
vectores enviará una cuadrilla de fumigadores para eliminar formas adultas y
larvas de mosquitos Aedes, en la vivienda del (la) paciente y en las casas
ubicadas en un radio de 200 metros alrededor de la vivienda del paciente.
· Mientras llega la cuadrilla de fumigación, los familiares
del (la) enfermo(a) deben protegerlo de las picadas de mosquitos con repelentes
y mosquiteros, y pueden fumigar con insecticidas comerciales el interior de la
vivienda, especialmente sitios oscuros, húmedos y frescos como closet,
escaparates, baños, materos y habitaciones usadas como depósito.
· De manera permanente y en presencia o ausencia de
transmisión de Dengue o
Chikungunya en su
comunidad, los comités de salud, consejos comunales u otras organizaciones
populares coordinarán con el centro de salud público de su
jurisdicción, los
centros educativos y la Alcaldía respectiva, actividades de eliminación de criaderos
de Aedes aegypti
.
· La eliminación de criaderos de Aedes aegypti se basa en tapar herméticamente los depósitos de agua
de consumo humano que se disponen por racionamiento del vital líquido, y
eliminar o proteger de la lluvia aquellos objetos acumulados en los alrededores
de las viviendas.